Introduction | ||
| "La première chose que je pense maintenant - si vous me demandez demain, je pense que ce sera différent - est que la voix de chacun est essentielle." Mia Kurtti, infirmière psychiatrique, thérapeute familiale |  | |
 | "Ce qui est le plus important ... c'est notre façon de travailler ici, vraiment" Päivi Vahtola, infirmière, thérapeute familiale | |
 | "C'est une chose qui se produit entre les gens..." Timo Haaraniemi, infirmier, thérapeute familial | |
| "Quand le me lève le matin et que je regarde mon emploi du temps et que je vois que j'ai par exemple cinq ou six clients, mais que je vois que j'ai une équipe, quelqu'un qui peut travailler avec moi, je trouve que c'est une si bonne idée, elle me fait me sentir bien. (...) Nous devons les écouter, vraiment écouter et les laisser raconter leur histoire. On ne peut pas dire qu'elle soit fausse." Elina Löhönen, psychologue, thérapeute familiale |  | |
 | "Nous devons poser davantage de questions à propos des hallucinations et nous devons tenter de comprendre ce qui est arrivé" Riitta-Liisa Heikkinen, thérapeute familiale | |
 | "Très souvent, des membres de la famille viennent aider la famille" Eija Lampela, thérapeute familiale | |
| "Je ne pense pas que ce soit le système de soins en soi. Je pense que c'est davantage... une chose politique. Nous visons un système démocratique, où les personnes peuvent donner leur avis sur le traitement qu'elles reçoivent. Et nous essayons d'être au même niveau qu'eux. Etre leurs égaux." Markku Sutela, psychologue, thérapeute familial |  | |
 | "Ce qui est le plus important ? La co-recherche sur les problèmes, les dilemmes ou les traumatismes." "C'est une entente mutuelle. Ce n'est pas moi qui traite quelqu'un, mais c'est quelque chose, heu... je prends un risque personnel lorsque j'entre en conversation" Dr Kari Valtanen, psychiatre et thérapeute familial | |
| "...la soeur du patient, le patient lui-même ou l'infirmière... pour montrer leur compréhension, leur expérience, leur savoir." "Nous ne sommes pas des spécialistes qui doivent tout savoir tout de suite. Nous n'arrivons pas comme des experts qui, au bout d'une heure, doivent tout savoir, et diront à une famille ce qui ne va pas." "Nous essayons d'écouter les gens, et de créer quelque chose ensemble, sur cette base." Dr. Birgitta Alakare, Directrice, psychiatre, thérapeute |  | |
 | Notre but est de générer un dialogue qui devient ainsi l'élément central des soins. Nous ne croyons plus que le but de nos réunions est de proposer des solutions. Au contraire, les solutions viennent d'elles-même au cours d'un processus évident, qui s'ouvre lorsque nous nous efforçons de faire entendre la voix de chacun au cours du dialogue. Jaakko Seikkula, professeur de psychologie, fondateur d'Open Dialogue | |
| "J'ai décidé de voyager jusqu'au nord de la Finlande, pour visiter le pays du Dialogue ouvert, le lieu où l'on obtient les meilleurs résultats du monde dans le traitement des psychoses. Ils ont de meilleurs résultats que nulle part ailleurs aux Etats-Unis, et j'étais curieux de voir leur travail. J'avais lu une partie de leur recherche, et leurs données étaient assurément impressionnantes. Cependant, j'avais l'impression que de les rencontrer en personne serait complètement différent. Comment sont-ils ? Est-ce que leur célébrité est justifiée ? Mais, plus encore, comment réagiraient-ils si moi, un étranger, Américain et psychothérapeute, les filmait ? Daniel Mackler, psychologue, cinéaste |  | |
| Revenir au sommaire | ||
1. Au sources du dialogue ouvertJ.S. - Je me suis installé à Tornio quand j'ai commencé à y travailler en tant que psychologue clinicien, en 1981, dont il y a longtemps, 30 ans. Nous étions un petit groupe de gens intéressés à la participation de la famille du patient dans le traitement de problèmes mentaux graves. Je me rappelle certaines séances de thérapie qui n'étaient pas très utiles pour les gens, où nous agissions de façon stupide, en fait. D.M. - Au début ? J.S. - Au début, oui. D.M. - Vous avez fait des erreurs ? J.S. - Oui nous avons fait des erreurs. D.M. - Par exemple ? J.S. - Dans ce traitement, nous pensions toujours que nous étions les thérapeutes, que nous devions faire des plans, avoir des buts. Nous utilisions ces réunions informelles pour faire une intervention pour apporter des transformations au sein de la famille. Quand nous avons commencé, nous ne comprenions pas qu'en permettant aux familles et aux patients d'être présents dès le début, ils avaient ainsi un rôle très décisif et actif dans le processus. D.M. - Le patient ? J.S. - Oui, et la famille. Dès le début, ils ont eu un impact sur le travail : ce que nous devions faire, ce dont ils avaient besoin, comment nous devions procéder. Mais nous croyions que nous étions toujours des guérisseurs, nous contrôlions les interventions, c'était notre boulot. D.M. - La confusion venait donc du fait que vous pensiez être des spécialistes, des guérisseurs, des décisionnaires, et que vous avez découvert qu'ils voulaient aussi collaborer activement. Ils se sont donc considérés eux-même comme des guérisseurs et des décisionnaires, et ils prenaient les décisions et faisaient les interventions. Il y a donc eu des conflits ...? J.S. - Oui... beaucoup de conflits. Maintenant, nous ne nous réunissons plus pour prendre des décisions et planifier l'avenir, notre but est plutôt de nous asseoir ensemble et de mieux comprendre. Notre but est de générer un dialogue qui devient ainsi l'élément central des soins. Nous ne croyons plus que le but de nos réunions est de proposer des solutions. Au contraire, les solutions viennent d'elles-même au cours d'un processus évident, qui s'ouvre lorsque nous nous efforçons de faire entendre la voix de chacun au cours du dialogue. D.M. - Le but est donc le dialogue, et à la suite de ce dialogue les solutions apparaissent ... J.S. - Exactement. Les changements se produisent immédiatement |  Jaakko Seikkula, professeur en psychologie, fondateur d'Open Dialogue co-auteur de "Dialogical Meetings in Social Networks" | |
 Markku Sutela, psychologue, thérapeute familial | Devant l'hôpital M.S. - Je me souviens de ma première visite ici. Je crois que c'était en 1965. D.M. - Vous êtes venu ici en 1965, à l'âge de 10 ans ? M. S. - Oui. Je chantais dans une chorale de garçons, pour les patients de l'hôpital. Nous avons fait un voyage ici et avons donné un petit concert. Je me souviens d'avoir été non pas choqué, mais surpris que ce genre d'endroit existe dans le monde. D.M. - C'était très différent à l'époque par rapport à maintenant ? M.S. - Oui, très différent. C'était un très vieil hôpital, en mauvais état à plusieurs points de vue. Que des patients chroniques. Ca sentait mauvais... et tout. D.M. - C'était donc une expérience effrayante ? M.S. - Oui. Je me souviens assez clairement d'être venu ici, ici même. Je chantais dans l'entrée, après les portes. | |
| D.M. - A Helsinki, pas en Laponie Occidentale, ils m'ont dit des trucs comme "Mon frère, ou moi, ou mon enfant, nous avons été enfermés dans un hôpital et on nous a injecté avec les mêmes médicaments qu'en Amérique". R.W. - Oui, oui : les résultats généraux pour le traitement de la schizophrénie en Finlande sont très mauvais. Cela montre bien que le succès du Dialogue ouvert n'est pas seulement attribuable à la culture finlandaise. Les gens disent : "Ah, la Laponie de l'Ouest, la Finlande, c'est une toute autre société !". Sauf que là où la Finlande a adopté le modèle médical, les résultats pour le traitement de la psychose - et d'ailleurs, les médecins finlandais se font acheter par les compagnies pharmaceutiques eux aussi - les résultats sont nuls ! D.M. - D'accord. R.W. - Fait intéressant, la Laponie de l'Ouest est connue en Finlande comme une vallée où il y a beaucoup de problèmes de santé. Cela a peut-être à voir avec le climat, la lumière, peut être la conjoncture économique. C'est en fait une société qui a été sous beaucoup de pression, depuis longtemps. Le renversement des tendances concernant la psychose ne provient donc pas du fait que la population mène une belle vie facile. Ils ont renversé les tendances malgré toutes les difficultés. |  Robert Whitaker, journaliste médical, USA | |
 Paysage de Laponie Occidentale | ||
Le journaliste interrogé à son tour..."Bien que je sois allé en Finlande du Nord pour les étudier, j'ai bientôt remarqué qu'ils m'étudiaient aussi, au point qu'un journal finlandais, Pohjolan Sanomat, a écrit qu'"un réalisateur de documentaires américain" était arrivé dans la région. Ils voulaient m'interviewer, ce que j'ai trouvé très ironique, étant donné que, pour le reste de la planète, ce sont eux qui sont célèbres !" Daniel Mackler, réalisateur P.S. - Où aviez-vous entendu parler de cette méthode ? D.M. - Elle est célèbre ! P.S. - Célèbre ? D.M. - Oui, j'en ai entendu parler aux Etats-Unis. J'en avais entendu parler lors de congrès en Scandinavie, j'ai des amis en Angleterre qui la connaissent, mais surtout grâce au travail du psychologue Jaakko Seikkula. Il est professeur à l'Université de Jyväskylä. Donc avant de venir, je l'ai interviewé. Je l'avais déjà rencontré plusieurs fois dans différents pays. Sa recherche montrait que pour traiter la psychose, ils obtenaient les meilleures statistiques au monde. J'ai été moi-même psychothérapeute à New York pendant 10 ans. Une partie de mon intérêt est de montrer que les gens diagnostiqués comme souffrant de schizophrénie ou de psychose peuvent guérir sans recours aux médicaments. Ici, ils font ce travail. Et c'est très rare. La plupart des endroits au monde... P.S. - (rires) D.M. - Je peux vous demander ce qui vous fait rire ? P.S. - C'est marrant ! |  Journaliste de Pohjolan Sanomat, interviewant Daniel Mackler, réalisateur | |
Revenir au sommaire | ||
2. Open Dialogue : les premiers soinsD.M. - Alors vous avez toute une clinique thérapeutique ici, mais une seule pièce ? P.V. - Oui, et ici nous n'avons pas de pièce pour rencontrer les patients, et nous ne voulons pas rencontrer les patients ici - parce que c'est un hôpital. Nous ne voulons pas dire aux personnes qui vivent une crise : "Oh, venez me rencontrer dans notre hôpital psychiatrique pour en discuter". Pas seulement les patients de l'hôpital, mais aussi les personnes en dehors. Le téléphone sonne P.V. - Pardon, il faut que je réponde... Clinique psychiatrique, Vahtola à l'appareil ... ? D.M. coupe la caméra le temps de l'entretien, puis l'interview reprend. P.V. - Quand quelqu'un appelle, quand quelqu'un a besoin d'aide, nous essayons de l'aider immédiatement. Je ne dis pas à la personne qui appelle : "Peut-être qu'on peut se voir dans deux semaines, nous aurons le temps à ce moment là" D.M. - Donc ce téléphone représente donc une grande responsabilité ? P.V. - Oui D.M. - En pleine nuit aussi ? P.V. - Oui D.M. - Est-ce que les patients préfèrent que vous veniez les voir chez eux ? Ou préfèrent-ils aller à l'hôpital ? P.V.- La plupart des gens disent "bienvenue chez nous". Mais il y a des gens qui ne le veulent pas. Donc nous les voyons ici ou ailleurs. Au centre-ville de Tornio, nous avons un autre service de consultation externe. Là-bas, il y a plus de salles, on peut y faire des réunions. D.M. - Le choix revient au patient ? P.V. - Oui |  Päivi Vahtola, infirmière, thérapeute familiale | |||
 "Nous ne voulons pas rencontrer les patients ici, parce que c'est un hôpital" | ||||
 Markku Sutela, psychologue, thérapeute familial | D.M. - C'était une chose intéressante, car quand je suis arrivé ici, j'ai pensé "Ils travaillent très bien au sein du système de santé mentale, ils sont même intégrés dans le système de santé mentale. Mais j'ai continué chercher où était ce système de santé mentale... Vous comprenez ? M.S. - Oui... D.M. - Et ce que j'ai compris, c'est que c'était ça ! M.S. - Oui ! c'est ça le système de santé mentale ici ! (rires) D.M. (off) Et j'ai pensé, c'est en fait fascinant. Le téléphone sonne. Markku Sutela interrompt l'interview, et décroche le téléphone. M.S. - Service de consultation externe en psychiatrie, bonjour ? ... Oui c'est moi. D. M. coupe la caméra le temps de l'entretien, puis l'interview reprend. M.S. - C'est l'une de nos règles de base : quand le téléphone sonne, on doit répondre. Et prendre la responsabilité de ce qui est demandé. D.M. - C'est intéressant de voir le nombre de mes interviews qui sont interrompues par le téléphone. M.S. - Oui oui - nous nous rendons disponibles, nous nous devons d'être disponibles pour rendre service à la population (sourire). On ne sait jamais ce qui peut arriver par téléphone. Ça peut être une mère qui s'inquiète pour son enfant, je dois alors commencer à organiser les soins à donner. On ne sait jamais à l'avance. D.M. évoque la psychiatrie occidentale classique, via la discussion avec Robert Whitaker. DM - Cela (ndlr : la psychiatrie occidentale) aurait pu se produire ici ? M.S.- Oui oui. Mais je suis très content que ce n'ait pas été le cas. Excusez-moi, je dois être en ville à 14h30. D.M. - Où ça, à Kemi ? M.S. - Oui, dans le Bureau de Santé mentale de la ville. Je vais voir un patient avec l'une de ses infirmières là-bas. Nous travaillons ensemble avec le patient. D.M. - Vous avez une réunion avec l'infirmière et le patient ? M.S. - Oui. Et il s'en va. | |||
| ||||
Revenir au sommaire | ||||
3. Les principes fondamentaux"La méthode Open Dialogue est basée sur plusieurs principes fondamentaux. Le principe essentiel, cela n'est pas surprenant, est l'ouverture du dialogue. Une conversation sans secrets, sans hiérarchies, qui valorise la voix de chaque participant aux soins, surtout celle de ceux qu'on appelle les "clients". De même, les thérapeutes travaillent en équipe, ils réfléchissent et discutent ouvertement les uns avec les autres de leurs réflexions et de leurs sentiments, devant les clients et leurs familles. Bien que ces principes semblent assez raisonnables, en pratique ils sont assez éloignés de presque tous les modèles en santé mentale que j'ai observés aux Etats-Unis." Daniel Mackler, réalisateur. | ||
D.M. - Quand vous avez décidé d'être infirmier, avez-vous pensé que vous deviendriez également thérapeute ? T.H. - Non. Ils m'ont appelé et m'ont offert un travail pour l'été. Donc je suis venu, pour un été. Et je suis toujours là, 11 années plus tard. (rires) D.M. - Vraiment ? Vous avez donc aimé le travail ? T.H. - Oui. Mais pendant la première année, je pensais "Je ne suis pas convaincu", et j'ai essayé de trouver un emploi d'infirmier en anesthésie et chirurgie, mais à présent, je suis très heureux d'être resté. D.M. - Qu'est-ce qui a été difficile la première année ? T.H. - Vous savez quoi ? c'était ... le dialogue ! Nous nous asseyions, il y avait le patient, peut-être sa femme, ou un membre de la famille, et quelques infirmières, le médecin, et nous commencions à discuter de la situation. Au bout d'un moment je me disais : "Bon, pourquoi est-ce que nous sommes toujours assis à parler ? Nous savons ce qui va se passer. Nous devons admettre cette personne à l'hôpital, alors pourquoi sommes-nous toujours en train d'en discuter ?". Jusqu'à ce qu'on finisse par se rendre compte que cette discussion a un sens. |  Timo Haaraniemi, infirmier, thérapeute familial | |
 Un hôpital psychiatrique comme les autres en apparence |  Markku Sutella, psychologue, thérapeute familial | M.S. - Ce que j'aime bien, c'est qu'on peut lancer des idées, discuter avec les collègues, les familles... D.M. - Devant les clients ? M.S. - Oui, et avec eux. Non pas à propos d'eux, mais avec eux. Je peux discuter de quelque chose avec Marianne et demander au patient : "Qu'est-ce que vous en pensez ?" D.M. - Et on dirait aussi que les gens ici s'aiment bien les uns les autres ? M.S. - Oui (hoche la tête et fait une pause)... Oui, maintenant que vous me le dites, je m'aperçois que c'est un fait important ! Vous savez, la région est petite, et si nous avons 100 personnes qui travaillent ici, le travail des uns interfère avec celui des autres. Les gens se connaissent aussi pas mal personnellement : ils peuvent devenir amis, et discuter ensemble d'autre chose que du travail. Et cela nous rend la tâche facile de travailler comme nous le faisons | Elina Löhönen - Quand le me lève le matin et que je regarde mon emploi du temps et que je vois que j'ai par exemple cinq ou six clients, mais que je vois que j'ai une équipe, quelqu'un qui peut travailler avec moi, je trouve que c'est une si bonne idée, elle me fait me sentir bien. Mia Kurtti - Nous partageons toujours les tâches, et nous discutons de nos tâches sans arrêt aussi. Cela garde nos idées en mouvement tout le temps. Eija Lampela - Vous partagez vos pensées et impressions avec vos collègues, en situation de traitement. Vous pouvez réfléchir. Päivi Vahtola - Pendant le premier entretien, le patient peut être parfois mal à son aise, méfiant, et vous demander "Pourquoi deux thérapeutes ?". Mais quand nous expliquons nos raisons et que nous commençons à discuter ensemble, il ou elle en reconnaît la valeur. Parfois nous sommes trois thérapeutes. Par exemple, quand nous avons un nouveau patient psychotique qui vient avec sa famille, souvent on prend trois thérapeutes. Eija Lampela - Beaucoup de choses sont difficiles à dire directement aux clients, comme "J'ai l'impression que vous ressentez ceci ou cela.". C'est plus facile pour moi par exemple de parler à l'un de vous et de dire "Je me demande ou je me sens comme ci ou comme ça". 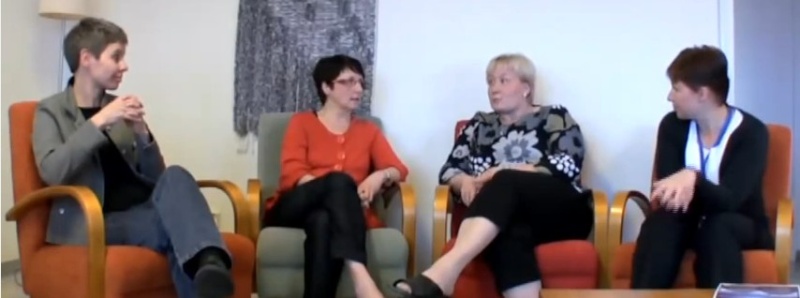 Elina Löhönen, Riitta-Liisa Heikkinen, Eija Lampela, Mia Kurtti, pendant l'interview Eija Lampela - Voilà comment nous travaillons d'habitude (se lève et montre) : Nous nous regardons dans les yeux et nous pivotons notre corps quelque peu. D.M. - En pleine session de thérapie ! Donc, lorsque vous êtes en pleine session de thérapie et que vous êtes avec un client ou une famille, vous faites ça les uns aux autres, vous faites des va-et-vient entre vous et vous vous parlez les uns aux autres ? Eija Lampela - Oui. Nous pouvons ensuite demander aux clients : "Comment vous sentez-vous à nous entendre, de quelle façon avez-vous vécu cette discussion ?" D.M. - Ainsi, c'est presque comme si nous supervisions le travail des uns et des autres, en pleine session de thérapie ! Le groupe - Oui c'est cela, tout à fait cela ! Riitta-Liisa Heikkinen - Et il est très important que nous réfléchissions aux questions et problématiques que les familles ramènent dans la discussion. D.M. - Mais c'est un autre genre de supervision, qui doit être fait de façon aussi thérapeutique pour la famille que pour le client. Est-ce cela ? Le groupe - Oui D.M. - Vous devez donc vous assurer que tout ce que vous dites passe par le filtre - car c'est un filtre n'est-ce pas ? - de la thérapie... (approbations) Vous devez donc être plus respectueux, (approbations). Dans une situation de supervision, on peut dire : "C'est n'importe quoi ! Ce père est tellement narcissique ! " Mais on ne pourrait jamais faire ça avec Dialogue ouvert, c'est trop discourtois. Est-ce que c'est cela ? Le groupe - Oui. Ca colle très bien à ce que nous pensons. |  Elina Löhönen, psychologue, thérapeute familiale  Päiva Vahtola, thérapeute familiale  Mia Kurtti, infirmière psychiatrique, thérapeute familiale  Eija Lampela, thérapeute familiale |
 Dr. Birgitta Alakare, Directrice, psychiatre, thérapeute | B.A. - Au cours de nos discussions, nos réunions de traitement, c'est la première fois que le patient peut parler de sa propre expérience, ou de ses expériences, le genre d'expériences que certains appelleraient psychotiques. Et d'autres écoutent - et entendent.  "Le genre d'expériences que certains appelleraient psychotiques" | |
 Dr. Kari Valtanen, psychiatre, thérapeute familial | K.V. - Je vois parfois les clients seuls, de moi-même, mais je le fais de moins en moins souvent, car cette formule est moins souple. Les candidats sont bien moins nombreux pour ça, à cause de la nouvelle méthode. Nous avons beaucoup plus de possibilités lorsque nous avons plus de gens dans l'équipe. Et notre approche nous permet aussi d'écouter les autres lorsqu'ils parlent. Mais aussi de nous "écouter" nous-même. C'est donc utile de plusieurs façons. Je nous considère plus ou moins comme des visiteurs dans la vie des gens. Les gens nous permettent d'entrer dans leur vie, mais nous ne sommes pas ceux qui ont le plus d'importance dans leur vie. Il est plus important qu'ils soient compris par les membres de leur famille et par les membres de leur réseau social. C'est ainsi que cette personne est entendue, comprise et valorisée en tant qu'individu. | |
Revenir au sommaire | ||
4. Psychose et neuroleptiques"J'étais intrigué de savoir comment les cliniciens en Laponie de l'Ouest abordaient le sujet des neuroleptiques, c'est-à-dire des médicaments antipsychotiques. Selon ce que j'ai observé et étudié, l'utilisation et la non-utilisation de neuroleptiques sont sans doute les facteurs les plus importants en lien avec la guérison de la psychose. Mais avant que l'essentiel de la relation des Finlandais avec les médicaments m'apparaisse de façon lumineuse, j'ai trouvé qu'il était important d'explorer le contexte non seulement des neuroleptiques, mais de la conception même que les Finlandais se font de la psychose." Daniel Mackler, réalisateur |  "L'utilisation ou la non-utilisation de neuroleptiques sont sans doute les facteurs les plus importants en lien avec la guérison" | |
 Jaikko Seikkula, psychiatre, fondateur d'Open Dialogue | J.S. - Nous pourrions tous souffrir de problèmes psychotiques. La psychose est une réponse à une situation de vie très difficile. Si j'étais confronté à une situation qui me causait beaucoup de stress, je pourrais, par exemple, commencer à entendre des voix. Et ces voix ou expériences peuvent comprendre des événements qui se sont produits au cours de ma vie. Au début, il est peut-être impossible de comprendre ce que quelqu'un souffrant de psychose dit, et je suis très désorienté. Mais par la suite, je commence à percevoir qu'elle parle de choses qui lui sont arrivées dans sa vie, et que c'est peut-être la première fois qu'elle a la possibilité d'exprimer ces expériences. C'est une façon métaphorique de parler de choses pour lesquelles jusqu'alors on n'avait aucun mot. Pour cette raison, il est important, extrêmement important d'écouter ses paroles, de les prendre au sérieux pour que peu à peu, elle trouve encore plus de mots pour articuler son expérience.  "Si j'étais confronté à une situation qui me causait beaucoup de stress, je pourrais, par exemple, commencer à entendre des voix." Jaikko Seikkula | |
 Mia Kurtti, thérapeute familiale | M.K. - Il y a une sorte de dilemme dans votre vie, votre vie émotionnelle. Et quand vous commencez à travailler sur ce dilemme, les symptômes peuvent disparaître. | |
 Elina Löhönen, Riitta-Liisa Heikkinen, Eija Lampela, Mia Kurtti, thérapeutes familiales | Elina - Nous devons les écouter, vraiment écouter et les laisser raconter leur histoire. On ne peut pas dire qu'elle soit fausse. Peut-être que certaines histoires sont tellement... (hésite) Eija - ... folles ? Elina - (hésite) folles peut-être, quel est le mot juste ? Riitta-Liisa - Nous devons poser davantage de questions à propos des hallucinations et nous devons tenter de comprendre ce qui est arrivé. Nous ne disons pas "Vous êtes insensé, c'est impossible !" Elina - Nous n'avons aucun droit de nier leurs expériences comme impossibles, parce que nous n'en savons rien (approbations). Nous ne devons pas seulement utiliser les mots "système de Dialogue ouvert" : le dialogue doit réellement être ouvert. | |
 "Au début, il est peut-être impossible de comprendre ce que quelqu'un souffrant de psychose dit". Jaikko Seikkula | ||
| K.V. - Je prescris rarement, très rarement des médicaments antipsychotiques. D.M. - Pour quelle raison ne les vous prescrivez que rarement ? K.V. - En fait, je prescris rarement des médicaments. Voilà donc un argument... La création de sens psychotique est de la création de sens. Je veux dialoguer à partir de la création d'un sens... et je ne crois pas que nous devrions médicamenter la création de sens psychotique. |  Dr Kari Valtanen, psychiatre et thérapeute familial | |
 J'ai fini par passer deux semaines en Finlande du Nord | ||
 Interview par le journal Pohjolan Sanomat | D.M. - Dans la plupart des pays du monde, lorsqu'une personne est atteinte de psychose, on la met immédiatement sous forte médication. P.S. - Est-ce que c'est dans le monde entier ou uniquement en occident ? D.M. - Certainement en occident, mais ça se répand partout ailleurs. Pourtant des recherches (1) montrent que les personnes souffrant de psychose se portent mieux dans les pays du tiers monde. (1) Jablencky, A. (1992) Psychol. Medicine. Suppl 20, p 1-95. OMS Studies | |
| R.W. - Ils ont comparé les résultats concernant la schizophrénie dans les pays pauvres, particulièrement en Inde, au Nigéria et en Colombie, aux résultats des pays riches, les Etats-Unis et d'autres pays européens, dits "pays développés" (2). Dans cette enquête, on a trouvé que les résultats sur deux ans et cinq ans (3) étaient vraiment meilleurs dans les pays pauvres, surtout en Inde et au Nigeria (4). Le contraste était si fort qu'ils ont conclu que de vivre dans un pays développé était "un facteur prédictif si fort qu'on ne pourrait pas y guérir d'une crise psychotique ou de schizophrénie". L'une des hypothèses de l'Organisation mondiale de la santé était que "peut être que la différence réside dans le fait que les gens des pays plus pauvres prennent mieux leurs médicaments. Ils vivent dans un environnement différent, où on observe mieux les prescriptions du médecin". Ils se sont donc penchés sur la consommation de médicaments. L'hypothèse était que "plus grande est la consommation de médicaments, meilleurs sont les résultats". Et ils ont fait l'hypothèse que les médicaments changent le cours à long terme de la schizophrénie et de la psychose. C'est une hypothèse valable - c'est ce qu'on attend des médicaments quand on les trouve utiles. Mais qu'ont-ils découvert ? Que dans les pays les plus pauvres, seuls 16 % des patients prenaient régulièrement des médicaments antipsychotiques, alors que bien sûr, ce sont les soins standards des pays développés. Ainsi, dans cette étude, nous avons trouvé de bons résultats à long terme et des taux de guérison beaucoup plus élevés, associés au fait de ne pas garder les gens sous médication. D'ailleurs, les chercheurs de l'OMS ont finalement réalisé un suivi à 25 ans auprès des patients des pays pauvres, et ce qui est remarquable, c'est qu'environ 70 % - je n'ai plus le chiffre exact en tête - des personnes du groupe initial de patients en Inde et au Nigeria, que des médecins occidentaux, et non locaux, avaient diagnostiqués comme schizophrènes - selon les paramètres occidentaux -, étaient asymptomatiques 20 à 25 ans plus tard, et travaillaient. Ils n'étaient plus schizophrènes, ni psychotiques. (2) Danemark, Tchecoslovaquie, Royaume-Uni, Taiwan, Russie (3) Une étude portait sur 2 ans, l'autre sur 5 ans (4) NDLR : ceci est confirmé par le paragraphe "Caractéristiques liées à la culture, à l'âge et au sexe culturels" dans le DSM-IV, chapitre "Schizophrénie". "Des différences culturelles ont été observées dans la présentation, l'évolution, et le devenir de la Schizophrénie. On a rapporté que le comportement catatonique était relativement peu courant parmi les individus présentant une Schizophrénie aux États-Unis mais plus fréquent dans les pays non occidentaux. Les individus présentant une Schizophrénie dans les nations en voie de développement ont tendance à avoir une évolution plus aiguë et un meilleur pronostic que les sujets des nations industrialisées." |  Robert Whitaker, journaliste médical, USA | |
Revenir au sommaire | ||
5. Eviter l'hospitalisation"J'ai appris pendant mon séjour en Laponie de l'Ouest que les praticiens du Dialogue ouvert conçoivent la psychose très différemment de la façon dont la voient la plupart des gens aux États-Unis. En Amérique, la psychose est généralement vue comme un problème qui réside dans le cerveau d'un individu, ce qui explique pourquoi on traite les gens en les retirant de leur vie quotidienne en les hospitalisant, en leur administrant des médicaments qui agissent sur le cerveau. En Laponie de l'Ouest, en revanche, on conceptualise la psychose comme un problème qui a pour origine l'espace entre les individus, c'est-à--dire un problème qui provient des relations interpersonnelles. Ainsi, leur traitement vise la participation dans les réseaux sociaux, la reconstruction des relations, et, si possible, évite aux gens l'expérience aliénante et stigmatisante de l'hospitalisation." Daniel Mackler, réalisateur. |  Entrée de l'hôpital de Keroputaan | |
| T.H. - Le plus souvent, les patients sont admis à l'hôpital parce qu'ils ont besoin d'un abri ; ils ont besoin d'être dans un lieu sûr, assez sûr pour qu'ils ne se suicident pas. Ou s'ils sont gravement psychotiques, l'hôpital peut être un havre de paix. |  Timo Haaraniemi, infirmier, thérapeute familial | |
 Päivi Vahtola, infirmière, thérapeute familiale | D.M. - Pourquoi préférez-vous éviter l'hôpital aux gens ? P.V. - Si toute la psychose ou la situation se résout sans que la personne soit hospitalisée.. D.M. - S'ils sont capables de s'en sortir sans aller à l'hôpital ? P.V. - Oui. C'est beaucoup mieux pour le patient et pour la famille. Ils n'auront pas un historique d'hospitalisation psychiatrique. | |
 Dr. Birgitta Alakare, Directrice, psychiatre, thérapeute | B.A. - Je me souviens d'une famille avec qui nous avons travaillé au début des années 1990. Ils avaient un fils de 25 ou 26 ans, qui est venu à l'hôpital pour quelques jours. Ensuite nous avons demandé à la famille ce qu'elle pensait de ce qui était arrivé, et ils ont dit que ça avait été très dur quand leur fils était à l'hôpital, et très dur aussi de le soigner quand il était revenu à la maison, mais que c'était bien plus facile de l'avoir chez eux. Ils ont dit que c'était une erreur de l'envoyer à l'hôpital. | |
 Mia Kurtti, infirmière psychiatrique, thérapeute familiale Mia Kurtti, infirmière psychiatrique, thérapeute familiale |  Riitta-Liisa Heikkinen, thérapeute familiale |  Eija Lampela, thérapeute familiale |
| M.K. - Une autre raison sérieuse est lorsqu'une personne n'a pas dormi depuis, disons une semaine, et qu'il lui faut un lieu où elle peut se sentir en sécurité. Mais on peut aussi créer cet environnement chez eux, si on peut coopérer avec la famille. D.M. - Donc, vous pouvez travailler sur ce genre de problème chez les gens ? M.K. - Oui. Et nous pouvons y aller tous les jours. Nous pouvons, par exemple, faire une réunion de traitement, et ensuite une infirmière peut rester là pendant le quart de nuit. D.M. - Toute la nuit ? M.K. - Oui. D.M. - Avec la famille, à la maison ? M.K. - Oui. D.M. - Alors ceci élimine complètement le recours à l'hospitalisation... M.K. - Oui, et quand nous sommes chez eux, il y a plus d'occasions d'avoir des conversations sur la situation. E.L. - Très souvent, des membres de la famille viennent aider la famille. R.L.H. - C'est très typique dans le cas d'adolescents psychotiques, s'ils vivent chez leurs parents, que ceux-ci prennent congé pour être à la maison avec leur enfant - et nous les voyons chaque jour au cours des deux premières semaines. B.A. - Quand nous soignons les gens chez eux, c'est toujours important d'avoir des réunions de traitement chaque jour au début, puis de les continuer aussi souvent que nécessaire. | ||
 "Quand nous sommes chez eux, il y a plus d'occasions d'avoir des conversations sur la situation" | ||
Revenir au sommaire | ||





















 "Le DSM-IV facile, guide des cliniciens pour le diagnostic"
"Le DSM-IV facile, guide des cliniciens pour le diagnostic" 




