Les psychotropes et nous - III.1 Personnes âgées
Sommaire
I. Bases de pharmacocinétique
- Qu'est-ce que la métabolisation ?
- Qu'est-ce que la concentration ?
- Libération et absorption
- La demi-vie
- Le volume de distribution
- L'espace "thérapeutique"
- Thérapeutique mais aussi ...
- Rapprocher ou éloigner les prises : quel effet ?
- Les médicaments à libération prolongée
- Vivent les injections ?
- Enfants et psychotropes
- Oui à la prévention, non au dépistage
- La loi et les prescriptions hors AMM
- Métabolisme des enfants et adolescents
V. Annexe : tableau des concentrations maximales par psychotrope
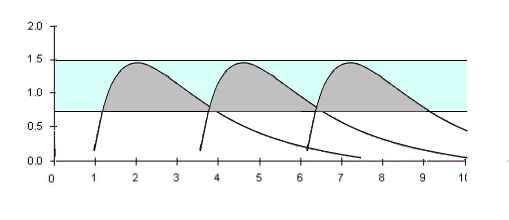
Métabolisme d'une dose adaptée à une personne de 18 à 65 ans

Métabolisme classique de la même dose pour une personne de plus de 65 ans
Deux classes de médicaments sont à l'origine d'une surmortalité préoccupante
En France, la Haute Autorité de Santé (HAS) a identifié deux priorités concernant les psychotropes et les personnes âgées.
1. L'excès de prescription de benzodiazépines (anxiolytiques et hypnotiques essentiellement), directement responsables de dépendance et d'augmentation avérée de la prévalence de la maladie d'Alzheimer. La HAS a récemment renforcé la prévention quant au mésusage des benzodiazépines en particulier chez les personnes âgées et a lancé le programme "Psycho SA" 2006-2013 (2). Ce programme a été peu suivi par les praticiens. La HAS a alors fait un bilan très inquiétant en 2013, montrant la reprise à la hausse de la consommation. Entre autres, "Les consommateurs de benzodiazépines âgés en moyenne de 56 ans sont principalement des femmes pour près des 2/3 d’entre eux. Un tiers des femmes de plus de 65 ans consomme une benzodiazépine anxiolytique et près d’une sur cinq (18 %) une benzodiazépine hypnotique" (3). Il est annoncé un "nouveau plan d'action" pour 2014. En décembre 2014, seules les benzodiazépines hypnotiques sont déremboursées : la dépendance d'une grande partie de la population et ses effets gravissimes, confirmés étude après étude, peuvent continuer !
2. L'excès historique de prescription non indiquée d'antipsychotiques pour les personnes atteintes de démences liées à la maladies d'Alzheimer, ou autres forme de démences. Cette sur-prescription est responsable d'une surmortalité notoire dite "iatrogène" (due au traitement médical et non au trouble ou à la maladie). (4)
Les personnes âgées contribuent pour une bonne part au nombre bien trop élevé en France de décès dûs aux médicaments (iatrogénie), sans en constituer la totalité : enfants et adultes meurent aussi par dizaines de milliers chaque année à cause d'un médicament en France.
Quelques chiffres éloquents :
| Mortalité annuelle | 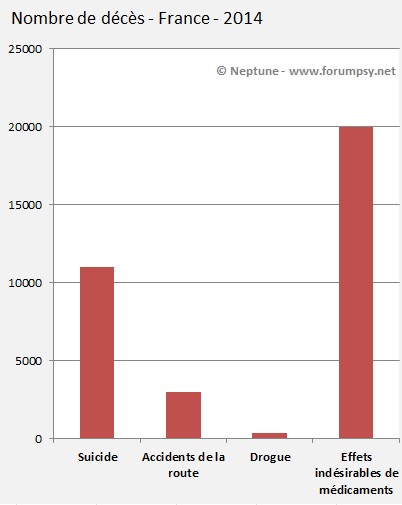 | |
| Accidents de la route | 3 000 | |
| Drogues (overdoses) | 350 | |
| Suicides | 11 400 | |
| Effets indésirables de médicaments | 20 000 (entre 13 000 et 32 000 selon les sources) |
- Ces chiffres représentent la mortalité directe. Par exemple, les conséquences fatales indirectes des médicaments (suicide pour les antidépresseurs, accident cardiaque, etc.) ne sont pas comptées dans la mortalité directe des effets indésirables des médicaments.
- On ne dispose pas des chiffres spécifiques à la population âgée
- Les médicaments sauvent plus de vies qu'ils n'en suppriment, la question centrale ici est bien sûr celle du "bon usage"
Revenir au sommaire
Spécificités des personnes âgées pour les psychotropes
Le vieillissement est associé à une diminution physiologique des capacités fonctionnelles de la plupart des organes du corps humain. La prise en compte de ces modifications et de leurs conséquences en termes de pharmacocinétique et de pharmacodynamie est nécessaire à une prescription sécurisée des psychotropes. Les modifications pharmacocinétiques liées au vieillissement sont caractérisées par une diminution de l'absorption (par diminution de l'acidité, de la mobilité, de l'afflux sanguin et de la surface gastro intestinale), une diminution de la fixation protéique (par diminution de l'albuminémie), une augmentation du volume de distribution des médicaments lipophiles, une diminution du métabolisme hépatique et de l'excrétion rénale.
De façon générale, les modifications pharmacodynamiques liées au vieillissement provoquent une hypersensibilité du système nerveux central aux psychotropes, une élimination plus lente et une métabolisation moins efficace (5) des psychotropes. En outre, les sujets âgés souffrent fréquemment de co-morbidités médicales à risque de se voir décompensées par les effets indésirables des psychotropes et des antipsychotiques en particulier. Enfin, les personnes âgées sont sujettes à la polymédication et ainsi exposées au risque d'interactions médicamenteuses.
Les risques associées à ces modifications pharmacocinétiques et pharmacodynamiques sont ceux associés à des concentrations plasmatiques plus élevées, à des effets pharmacologiques plus prolongés et à un risque accru d'effets indésirables. Dans ce contexte, la prescription se doit d'être prudente face au risque d'effets indésirables et respecter certaines règles :
- débuter le traitement à une posologie plus faible (3 à 4 fois en général) que chez l'adulte jeune ;
- les augmentations posologiques, lorsqu'elles sont nécessaires, doivent se faire lentement (règle dite du start low, go slow) ;
- éviter la prescription simultanée de plusieurs psychotropes de la même classe et de plusieurs classes de psychotropes ;
- évaluer régulièrement l'efficacité clinique et les effets indésirables, en recourant au besoin à des échelles d'évaluation clinique validées chez le sujet âgé.
De plus, la pertinence d'un traitement psychotrope devrait être régulièrement réévaluée dans le long terme.
Les antipsychotiques ont un effet thérapeutique et des effets secondaires à des doses plus faibles chez le sujet âgé que chez l'adulte jeune. En outre, le passage de la barrière hématoméningée (6) des neuroleptiques augmente avec l'âge. Par ailleurs, le système dopaminergique central serait moins fonctionnel au cours du vieillissement, par diminution de la densité des récepteurs dopaminergiques et du niveau de dopamine. (...)
Revenir au sommaire
(1) En médecine et en pharmacologie, 65 ans est le seuil du "3ème âge", et il n'y a officiellement pas de "4eme âge".

La Haute Autorité : elle n'a hélas aucune autorité, ce sont les laboratoires, les médecins et les associations de patients qui font et défont le marché. Nous apprécions certains de ses avis, quoique trop souvent timorés et en retard de 10 à 30 ans sur les pays anglo-saxons.
(2) Voir le programme "Psycho SA" (2010)
(3) Voir le "Point d'information" (janvier 2014)
(4) Voir Le programme AMI - Alerte Maîtrise Iatrogénie - (2012)

Voir aussi : la méthode Ashton de sevrage aux benzodiazépines, mise au point en Angleterre dans les années 1990, et toujours ignorée de la haute autorité française. Nous l'avons utilisée avec succès ainsi que nombre de nos adhérents. Elle diffère des recommandations 2008 de la HAS, dans le fait que la durée de sevrage nécessaire est bien plus longue que les "4 à 10 semaines" annoncées par la HAS, qu'il est nécessaire d'effectuer des substitutions, etc.
 "Les antipsychotiques", chapitre 14, Maniement des antipsychotiques chez la personne âgée", Lavoisier, 2013, par Dr Thomas DESMIDT et Pr Vincent CAMUS, Clinique psychiatrique universitaire, CHRU, Tours.
"Les antipsychotiques", chapitre 14, Maniement des antipsychotiques chez la personne âgée", Lavoisier, 2013, par Dr Thomas DESMIDT et Pr Vincent CAMUS, Clinique psychiatrique universitaire, CHRU, Tours.Texte à interpréter avec prudence compte-tenu des liens d'intérêts nombreux et non déclarés par ces auteurs. Pour cette raison nous ne publions pas la suite de leur article avant d'avoir par nous même effectué d'amples vérifications
(5) selon un autre ouvrage, la métabolisation diminue de 30% au delà de 70 ans.
(6) Barrière hématoméningée : dite aussi barrière hémato-encéphalique, barrière protectrice du cerveau qui tend à réduire l'afflux de produits transportés par le sang

Métabolisme adulte pour une dose adaptée

Métabolisme typique de la même dose pour une personne de plus de 65 ans
- Seuil d'effet et seuil de toxicité plus bas
- Absorption et distribution moins rapide
- Métabolisation plus lente de 30 %
Au total un risque de toxicité beaucoup plus élevé ; dans la courbe ci-dessus, on représente les effets résultant de l'administration de la posologie normale d'un adulte, à une personne âgée. La zone orange est la zone de toxicité, en plus des effets indésirables de la zone d'effet.


