Cet article, repris d'un article-argumentaire de Frédéric Rouillon, comporte de la part de cet auteur de nombreux et importants biais que nous n'avions pas décelé lors de la publication initiale, ni commentés. Par exemple, plusieurs biais de sélection dans la partie "prévention des récidives", qui fonde une partie importante de l'argumentation de l'auteur, mais aussi dans la partie "efficacité à court terme".
Une prochaine version de cet article s'attachera, tout en respectant le texte original qui fonde en France l'approche traditionnelle et en vigueur sur les antidépresseurs, à mettre en évidence toutes les erreurs qu'il contient.
Neptune
Traitement des troubles dépressifs unipolaires
Article original publié en aout 2013. Texte intégral, recopié et commenté.
Auteur : Frédéric ROUILLON, Professeur des Universités, praticien hospitalier, clinique des Maladies mentales et de l'Encéphale, hôpital Sainte-Anne, Paris.
Liens d'intérêt
"Frédéric Rouillon déclare des honoraires pour des conférences ou une participation à des essais thérapeutiques pour les laboratoires Servier, Lilly, Janssen-Cilag, Lundbeck et Sanofi."
Les renvois numériques par exemple "(1)" renvoient vers les notes bibliographiques de l'article original. Les renvois en couleur, par exemple "(a)", sont nos remarques.
Cet article est publié dans le dernier manuel de référence sur les antidépresseurs (ci-contre). Nous avons étudié cet ouvrage pour mieux connaître le point de vue de la psychiatrie conventionnelle française. Cet article était pour nous, néophytes au départ, censé répondre aux questions suivantes :
- Quelle est l'efficacité des antidépresseurs contre la dépression ?
- Les antidépresseurs préviennent-ils les rechutes dépressives ?
- Y a t il des différences d'efficacité entre les anciennes et les nouvelles classes d'antidépresseurs, voire d'un produit à l'autre ?
Ce chapitre, central s'il en est, comporte 12 pages riches d'enseignements. Il n'a pas vocation à parler des effets secondaires, ni de neurophysiologie, sujets traités dans d'autres chapitres.
Vous pouvez aussi directement aller à notre conclusion
Introduction
Si tous les antidépresseurs ont, par définition, une action sur l'humeur dépressive (b), leurs indications dépassent largement celles des troubles de l'humeur. Leurs mécanismes d'action, leurs profils cliniques, leurs contre-indications et leurs rapports efficacité/tolérance conditionnent leurs indications ainsi que leurs modalités de prescription qui varient selon leur appartenance à une classe chimique. On distingue, à cette fin, les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) et/ou de la noradrénaline (IRSNa), les tricycliques classiques, les IMAO et les autres antidépresseurs (a). Depuis leur apparition en thérapeutique, de nombreux antidépresseurs ont été retirés du marché, soit pour des raisons de pharmacovigilance (indalpine, nomifensine, amineptine...), soit pour des raisons commerciales, d'autres ne sont pas ou plus disponibles en France (la brofaromine, la réboxétine, la trazodone... (a), d'autres encore ont un usage réservé (comme le bupropion (c) dans le sevrage tabagique) ; restent, à ce jour, deux douzaines de molécules antidépressives à la disposition du corps médical français, dont nous analyserons l'utilisation dans le traitement des troubles dépressifs unipolaires, leur prescription dans d'autres indications étant abordée dans d'autres chapitres.
Indications des antidépresseurs, en général
Les antidépresseurs sont indiqués dans tous les troubles dépressifs caractérisés, mais également dans de nombreux troubles anxieux ainsi que, pour certains d'entre eux, dans d'autres affections comme les douleurs neuropathiques par exemple. Ils le sont à tous les âges de la vie, mais avec des précautions d'emploi particulières chez les sujets âgés ou des restrictions chez l'enfant et l'adolescent (voir Chapitres 27 et 28). Leur utilisation s'intègre dans une prise en charge thérapeutique qui associe éventuellement d'autres traitements, notamment psychothérapeutiques.
Ils ne sont indiqués que dans les dépressions d'intensité moyenne à sévère, conformément aux recommandations de l'Agence française de sécurité sanitaire des produits de santé (Afssaps) (1) et uniquement dans les syndromes psychopathologiques, dépressifs ou anxieux caractérisés, c'est-à-dire qu'il n'y a pas lieu de les prescrire à des patients souffrant seulement de symptômes dépressifs (deuil, par exemple) ou de manifestations anxieuses non invalidantes (par exemple, une timidité non intégrée dans une phobie sociale invalidante). Leur utilité thérapeutique (taille d'effet supérieure à 0,20) (d) n'est d'ailleurs manifeste que chez les patients sévèrement déprimés comme l'ont montré plusieurs méta-analyses récentes (13).
Chaque classe d'antidépresseur, et même chaque molécule, présente des avantages et des inconvénients ; le choix de l'une d'entre elles se fera donc sur leurs caractéristiques, en fonction de l'effet attendu pour le patient. Si les tricycliques et les IMAO classiques ont une efficacité probablement inégalée, comme le montrèrent les essais contrôlés de certains nouveaux antidépresseurs sérotoninergiques, versus clomipramine (c), conduits pas le DUAG (Danish University Antidepressant Group) à la fin du siècle dernier, la sévérité de leurs effets secondaires en a fait des médicaments de réserve. Anderson (4), dans sa méta-analyse de ces essais, avait conclu que les ISRS seraient moins efficaces que les tricycliques dans certains sous-groupes de patients.
En pratique courante, on leur préfère donc les ISRS ou les IRSNa (a).
Classiquement, la nature « anxieuse » ou « inhibée » (ralentie) de la symptomatologie dépressive invitait à opter pour un antidépresseur plutôt sédatif ou plutôt « désinhibiteur », comme le rappellent Ansseau et Pitchot (5), qui s'empressent d'ajouter qu'aucun antidépresseur n'a démontré d'effet psychostimulant, même si certains semblent plus anxiolytiques que d'autres...
Pour les troubles anxieux, il convient de s'assurer que l'antidépresseur que l'on souhaite prescrire, bénéficie d'une AMM (f) car ce n'est pas le cas de toutes les molécules (Tableau 13-1) à la différence de l'indication épisode dépressif majeur (EDM), tel que défini dans le DSM-IV, qui les concerne tous (f1). Enfin, même s'il n'est pas parfaitement établi qu'un antidépresseur, qui s'est avéré efficace lors d'un accès dépressif antérieur, le sera encore lors d'un nouvel épisode, il convient de préférer un antidépresseur qui a déjà été efficace et surtout bien toléré, ne serait-ce que parce qu'il sera psychologiquement mieux investi par le patient dont, de surcroît, la sensibilité individuelle à tel ou tel produit risque de faire réapparaître des effets indésirables si l'on réintroduit un antidépresseur antérieurement mal supporté. Il en est de même pour la phase de prévention des récidives où le bon sens nous invite à reconduire le traitement qui s'est avéré efficace en phases curative et de prévention des rechutes, même si Lépine et al. (22) ont montré, avec la sertraline (c), que cet antidépresseur prévenait les récurrences, quel que soit l'antidépresseur qui était à l'origine de la rémission.
Pour autant, seuls deux antidépresseurs ont une AMM dans cette indication prophylactique (venlafaxine et sertraline (c)) ; cela ne signifie pas que les autres n'aient pas d'intérêt pour la prévention des récurrences qui a d'ailleurs été établie, pour certains produits, dans des essais thérapeutiques méthodologiquement irréprochables (Tableau 13-II). (g)
Revenir au sommaire
TABLEAU 13-II. - - Études de prévention des récidives en trois phases.
| Auteurs | Traitement | N (nombre de patients) | Phase aiguë | Continuation | Prévention : taux de récidive |
| Hochstrasser et al. (2001) (17) | Citalopram (SEROPRAM, Lundeck) | 427 | 6 à 9 semaines | 4 mois | 6 mois 22% versus 76% (placebo) |
| Kornstein et al. (2006) (19) | Escitalopram (SEROPLEX, Lundbeck) | 515 | 8 semaines 5 ISRS différents | 4 mois Escitalopram | 1 an 27% versus 65% (placebo) |
| Lépine et al. (2004) (22) | Sertraline (ZOLOFT, Pfizer) | 371 | - | 4 mois | 18 mois 17% versus 33% |
De surcroît, en pratique, il apparaît difficile de changer l'antidépresseur, qui a été bénéfique pour un patient, à la seule fin de se conformer à cette mention légale. Par ailleurs, l'usage veut que l'on maintienne la même dose que celle à laquelle le patient s'est avéré répondeur, contrairement à une idée ancienne qui recommandait de réduire la posologie de moitié lorsque le patient était en rémission. Les rares études à avoir évalué des doses différentes dans la prévention de récidives confirment ce principe de la full dose pour le long terme (15)(24).
Revenir au sommaire
TABLEAU 13-I. - Indications des antidépresseurs (reconnues par une AMM) (h)
| Produits (h) | Marque, laboratoire (h) | EDM (h) (sévères) | Prévention récidives EDM | PhS (h) | TOC (h) | TAG (h) | TP (h) | Autres |
| Tricycliques | ||||||||
| Amitriptyline | LAROXYL,Teofarma | +(+) | Enuresie, douleurs (i) | |||||
| Amoxapine | DEFANYL, Eisai | + | Enuresie | |||||
| Clomipramine | ANAFRANIL, Sigma-Tau | +(+) | + | + | + | Enuresie, douleurs | ||
| Dosulépine | PROTHIADEN, Teofarma | + | ||||||
| Doxépine | QUITAXON, Nepalm | + | ||||||
| Imipramine | TOFRANIL, Amdipharm | +(+) | Enuresie, douleurs | |||||
| Maprotiline | LUDIOMIL, Amdipharm | +(+) | ||||||
| Trimipramine | SURMONTIL, Sanofi | + | + (non) | |||||
| ISRS | ||||||||
| Citalopram | SEROPRAM, Lundbeck | + | + | |||||
| Escitalopram | SEROPLEX, Lundbeck | + | + | + | + | |||
| Fluoxétine | PROZAC, Lilly | + | + | EDM enfants, Boulimie | ||||
| Fluvoxamine | FLOXYFRAL, Abott | + | + | |||||
| Paroxétine | DEROXAT, GSK | + | + | + | + | + | ESPT (h) | |
| Sertraline | ZOLOFT, Pfizer | + | + | + | + | + | ESPT, TOC enfants | |
| ISRNa | ||||||||
| Duloxétine | CYMBALTA, Lilly | + | + (non remboursé depuis 2009) | DNDP (h) | ||||
| Milnacipran | IXEL, Pierre Fabre | + | ||||||
| Venlafaxine | EFFEXOR, Pfizer | +(+) | + | + | + | + | ||
| IMAO | ||||||||
| Iproniazide | MARSILID, Primius | + | ||||||
| Moclobénide | MOCLAMINE, Biocodex | +(+) | ||||||
| Agonistes mélatoninegiques et antagoniste des récepteurs de la sérotonine | ||||||||
| Agomélatine (i) | VALDOXAN, Servier | + | ||||||
| Antagonistes alpha2, dits "sédatifs" | ||||||||
| Miansérine | générique | + | ||||||
| Mirtazapine | NORSET, MSD | + | ||||||
| Autres | ||||||||
| Tianeptine (j) | STABLON, Servier | + | ||||||
Revenir au sommaire
Le choix d'un antidépresseur se fait également en fonction du sous-type clinique de dépression :
- la dépression atypique (au sens anglo-saxon du terme, celui-ci étant parfois assimilé par les psychiatres français à la dépression chez un patient ayant un trouble psychotique); qui se caractérise par une hypersomnie, une boulimie et des manifestations névrotico-anxieuses, est plutôt sensible aux IMAO ;
- le trouble dysthymique n'est par reconnu par l'Afssaps (k) comme une indication des antidépresseurs, même si plusieurs produits ont démontré leur supériorité par rapport au placebo dans cette indication (l);
- la dépression saisonnière est plus sensible à la photothérapie qu'aux antidépresseurs, si ce n'est pour la phase d'entretien ou en association à la lux-thérapie ;
- la dépression post-psychotique ou au cours d'un trouble psychotique se traite en associant antidépresseur et antipsychotique, en prenant en compte les possibles interactions médicamenteuses et en surveillant une éventuelle recrudescence délirante ;
- les dépressions comorbides supposent que l'on prenne en compte la nature (addictive, personnalité pathologique, trouble anxieux, maladie organique...) de la pathologie associée qui peut faire l'objet de traitements spécifiques. La complexité des liens entre les troubles dépressifs et l'affection co-morbide souligne l'importance de sa prise en compte dans le projet de soins ; par exemple, il convient de distinguer, en cas d'alcoolisation pathologique associée à une dépression, s'il s'agit d'une dépression de sevrage, qui peut s'amender spontanément, d'une dépression secondaire à un abus d'alcool ou d'une alcoolo-dépendance survenue au cours d'un trouble dépressif (alcoolisme secondaire). L'existence d'une pathologie douloureuse invite à choisir un antidépresseur auquel on reconnaît une action antalgique (m); en cas de trouble anxieux associé, on préfère un antidépresseur qui dispose d'une AMM pour le trouble en question, etc.
L'âge du patient déprimé est aussi déterminant dans le choix d'un antidépresseur. La seule molécule bénéficiant d'une AMM chez l'enfant est la fluoxétine (à partir de 8 ans), en association à une prise en charge psychothérapeutique. Il convient d'être très attentif chez les enfants et les adolescents au risque suicidaire (black box).
Chez les sujets âgés, ce sont surtout les interférences médicamenteuses ou les surdosages liés à des causes métaboliques qui doivent être pris en compte. Au-delà de l'effet sur l'humeur, on peut espérer une amélioration des capacités cognitives en cas de détérioration légère des fonctions supérieures ; encore faut-il que les effets secondaires n'obèrent pas le bénéfice thérapeutique attendu.
Revenir au sommaire
L'objectif d'un traitement antidépresseur n'est pas la simple « réponse » favorable au traitement. En effet, toutes les recommandations, nationales (Afssaps (1)) et internationales (American Psychiatrie Association (3), Canadian Network for Mood and Anxiety Treatment (17) (18), World Fédération of Societies of Biological Psychiatry (6) (7)), insistent actuellement sur la nécessité d'obtenir une rémission complète des symptômes dépressifs, l'existence d'une symptomatologie résiduelle étant un important facteur prédictif de récidive.
Spadone et Corruble (33) rappellent qu'un patient n'est considéré en rémission complète que si son score à l'échelle de dépression d'Hamilton est inférieur à 8 ; entre 8 et 14, il est en rémission partielle et, au-delà, il est considéré comme non-répondeur au traitement (pour la MADRS, les seuils sont inférieur à 9 ; entre 10 et 20 ou au-delà de 20). Il convient donc de ne pas se satisfaire d'une amélioration partielle et d'engager d'autres moyens thérapeutiques si le patient n'est pas totalement guéri de son épisode dépressif.
La question du risque « suicidogène » des antidépresseurs a longtemps été débattue, trop souvent de manière polémique ! Il n'est pas démontré dans les études contrôlées versus placebo (sauf chez les enfants et les adolescents), et de nombreuses données épidémiologiques semblent confirmer que, au niveau populationnel, le traitement des troubles dépressifs par antidépresseurs réduit la mortalité suicidaire puisque la dépression représente l'un des facteurs de risque majeur de suicide, notamment lorsqu'elle n'est pas traitée. Le risque suicidaire est donc présent au cours du traitement d'un patient déprimé, sans que la responsabilité de la maladie ou de son traitement puisse être clairement différenciée, et pas seulement lors de l'initiation du traitement antidépresseur comme nous l'apprenions, il y a quarante ans, sur les bancs des facultés de Médecine. Il faut donc que le prescripteur soit vigilant pour prévenir un éventuel passage à l'acte suicidaire, lors de la prise en charge thérapeutique de tous les patients déprimés (voir Chapitre 22).
Revenir au sommaire
Modalités générales de prescription des antidépresseurs
Le traitement antidépresseur est entrepris à l'hôpital en cas de dépression sévère et/ou de risque suicidaire. En effet, l'hospitalisation d'un patient mélancolique est souvent une nécessité impérieuse er urgente. Elle permet de prévenir une tentative de suicide par une surveillance étroite et prolongée du malade, de pallier son isolement ou l'incompréhension de l'entourage et de corriger un mauvais état somatique éventuel (fréquente incurie et négligence des mélancoliques).
En l'absence de menace suicidaire ou d'autre risque, la cure antidépressive est entreprise en ambulatoire en suivant le patient régulièrement et fréquemment, notamment au début. Elle est entreprise aussi rapidement que possible, après avoir vérifié l'absence de contre-indications, au besoin en effectuant un bilan clinique et paraclinique minimal (bilan biologique, ECG...). Lorsque des mesures thérapeutiques d'urgence s'imposent, on peut être amené à poser l'indication d'une sismothérapie d'emblée.
L'aspect sémiologique de la dépression, sa sévérité, l'existence d'antécédents dépressifs pour lesquels on recherche l'efficacité des médications antérieurement utilisées, une contre-indication à l'utilisation de certaines molécules orientent le choix de l'antidépresseur. La posologie doit être suffisante et se situer dans les limites de celles définies par l'AMM ; cette posologie peut être instaurée d'emblée ou nécessite parfois une « titration » progressive, elle est ensuite maintenue en plateau. En milieu hospitalier, la voie d'administration peut être, en début de traitement, la voie intraveineuse (perfusion lente) pour les rares antidépresseurs qui disposent de cette forme galénique. Celle-ci permet une sédation rapide (somnolence au cours de la perfusion, diminution de l'anxiété). Ses avantages sont néanmoins plus psychologiques que pharmacodynamiques et les psychiatres n'y ont actuellement qu'exceptionnellement recours, préférant les formes orales ou orodispersibles, qui prévalent, bien entendu, en ambulatoire.
L'horaire des prises est fonction des produits ; les antidépresseurs considérés comme psychostimulants seront recommandés le matin. En revanche, les antidépresseurs sédatifs, qui favorisent l'endormissement ou ceux dont le mécanisme d'action l'impose (agomélatine), seront prescrits en une seule prise vespérale. Rappelons que, comme pour tous les médicaments, la prise unique, lorsqu'elle est possible, est préférable pour améliorer l'observance.
La consommation de boissons alcoolisées est déconseillée, comme avec la plupart des psychotropes, de même que la conduite automobile ou le maniement d'outils possiblement dangeureux. Si le grand âge n'est pas une contre-indication, il impose une surveillance clinique étroite à la recherche de signes de confusion mentale. Enfin, si aucun risque tératogène n'a jamais été retrouvé avec la plupart des antidépresseurs, il convient d'éviter de les prescrire dans les trois premiers mois de la grossesse. La surveillance a pour but de suivre l'évolution de la symptomatologie dépressive et de rechercher des effets secondaires liés au traitement (voir Chapitres 19 à 26). Les éléments de surveillance sont fonction du produit utilisé : pouls, tension artérielle, durée et qualité du sommeil, prise de poids, vigilance, niveau d'anxiété, émergence d'idées suicidaires, évolution de l'humeur...
La survenue d'effets secondaires, lorsqu'ils se maintiennent et qu'ils ne peuvent être corrigés, peut amener à reconsidérer la prescription.
Le délai d'action des antidépresseurs est d'au moins 10 à 15 jours, parfois plus long, et il faut attendre 4 à 8 semaines de traitement insuffisamment efficace pour conclure à leur échec éventuel selon les recommandations de bonne pratique de l'American Psychiatric Association-Révision (3). On peut recourir au dosage des taux plasmatiques pour certains antidépresseurs, afin de s'assurer que l'inefficacité n'est pas le fait d'une insuffisance posologique ou d'une inobservance (n).
Après avoir obtenu une normalisation de l'humeur, il est nécessaire de maintenir la même posologie pendant plusieurs mois. On distingue arbitrairement une phase de traitement aigu de 2 mois et une phase de traitement d'entretien de 4 à 6 mois dont l'objectif est de prévenir les rechutes. La plupart des antidépresseurs ont fait l'objet d'études (obligatoires en Europe depuis quelques années pour l'AMM de nouveaux antidépresseurs) pour établir que leur effet thérapeutique ne s'épuisait pas et qu'ils étaient utiles pour prévenir les rechutes (classiquement définies comme la réapparition d'une symptomatologie dépressive dans les six mois suivant la rémission et donc considérées, à la différence des récidives, comme appartenant au même épisode). Le schéma méthodologique de ces études dites de « discontinuation » prévoit que ne sont inclus dans la phase contrôlée, en double aveugle, que les patients en rémission après une phase curative « ouverte » de 1,5 à 3 mois (Tableau 13-III), à la différence des études plus anciennes qui n'étaient qu'une simple extension de la phase aiguë du traitement (Tableau 13-IV) et dont la validité méthodologique était contestée (24).
Revenir au sommaire
TABLEAU 13-III. - Études contrôlées des antidépresseurs au long cours dites de " discontinuation " (rechutes) (24)
| Auteurs | Phase ouverte (mois) | Traitement | N (nombre de patients) | Durée (mois) | Taux de rechute |
| Coppen et al. (1978) | 1,5 | Amitriptyline/placebo | 29 | 12 | 0/31 |
| Lendresse et al. (1984) | 2 | Nomifenzine/placebo | 142 | 6 | 20/40 |
| Harisson et al. (1986) | 1,5 | Phénelzine/placebo | 12 | 6 | 20/100 |
| Doogan et Caillard (1988) | 2 | Sertraline/placebo | 480 | 12 | 39/62 |
| Dunbaretal. (1991) | 2 | Paroxétine/placebo | 135 | 12 | 16/43 |
| Dalery et al. (1997) (11) | 1,5 | Tianeptine/placebo | 185 | 18 | 16/36 |
| Simon et al. (2004) (32) | 2 | Venlafaxine/placebo | 318 | 6 | 28/52 |
| Perahia et al. (2006) (27) | 3 | duloxétine/placebo | 278 | 6 | 20/38 |
| Goodwin et al. (2009) (16)(o) | 2 | Agomélatine/placebo | 367 | 6 | 20/41 |
Au terme de ces 6 à 8 mois de traitement, et en l'absence d'indication d'un traitement prophylactique, l'arrêt de l'antidépresseur peut être envisagé ; il doit être progressif avec certaines molécules pour éviter un syndrome de sevrage. L'interruption brutale n'est autorisée qu'en cas de virage maniaque de l'humeur qui signe la « bipolarité » du trouble et conduit à reconsidérer la prise en charge ultérieure.
La question de la prescription d'un traitement préventif pour le moyen et long terme se pose pour les patients souffrant de dépressions récurrentes (au-delà de 6 mois de rémission, on considère qu'il s'agit d'un nouvel épisode), c'est-à-dire ayant fait au moins trois épisodes incluant l'épisode index (pour les psychopharmacologues, alors qu'il n'est par définition que de deux dans les critères du DSM-IV). De nombreux antidépresseurs ont été évalués dans cette indication (30) ; ces études comprennent une phase de préinclusion de 4 à 6 mois conformément à la distinction entre rechute et récidive (Tableau 13-V).
En cas de « bipolarisation » du trouble dépressif, initialement considéré comme unipolaire, il convient de substituer un thymorégulateur à l'antidépresseur ayant induit le virage maniaque.
La meilleure stratégie de prévention des récidives, comme l'avait montré l'étude pionnière, réalisée à Pittsburgh sur les traitements d'entretien dans le trouble dépressif récurrent (Pittsburgh study of maintenance thérapies in récurrent dépression), était l'association antidépresseur et psychothérapie (14).
Revenir au sommaire
TABLEAU 13-IV. - Études contrôlées des antidépresseurs au long cours (extension de la phase aiguë) (24).

TABLEAU 13-V. - Études contrôlées de prévention des récidives par les antidépresseurs dites de « discontinuation » (récidives) (24).

Sans être à proprement parlé (p) une psychothérapie, la psycho-éducation est essentielle lors d'un traitement antidépresseur ; elle ne se résume pas à la simple information sur la maladie et son traitement, qui accompagne toute prescription médicale, quelle que soit la pathologie traitée, mais se structure dans un programme d'éducation thérapeutique codifié. Celui-ci ne se limite pas à une information éclairée, ni à des stratégies d'accompagnement appropriées, mais répond à des critères précis (9).
Les associations médicamenteuses ne doivent pas être systématiques. Les troubles du sommeil sont fréquents dans la dépression et se corrigent spontanément avec l'amélioration de l'humeur ; toutefois, la prescription d'un hypnotique peut se justifier, surtout au début du traitement, lorsque l'insomnie est marquée et gênante pour le patient. Les tranquillisants peuvent être associés dans les dépressions très anxieuses, mais doivent être interrompus dès que possible (q). Dans les formes délirantes d'épisode dépressif majeur, certains recommandent l'association d'un neuroleptique sédatif (type Nozinan (r)), d'autres l'association d'un antipsychotique atypique ; cette association s'est avérée supérieure à l'utilisation isolée d'un antipsychotique, comme l'atteste la méta-analyse de Wijkstra et al. (38).
Revenir au sommaire
Non réponse au traitement
En cas d'échec, le recours aux électrochocs s'impose ; leur taux de réponse (82%) est supérieur à celui de l'utilisation d'un antidépresseur seul, en l'occurrence imipraminique (34%)(s), d'un antipsychotique seul (51%) ou de l'association des deux, même si, avec cette dernière, la différence n'est pas statistiquement significative selon la méta-analyse de Kroesslei (20) (s).
Les sels de lithium, le valproate ou les antipsychotiques atypiques (t) peuvent être maintenus en association aux antidépresseurs chez les patients bipolaires ou prescrits pour compléter l'action des antidépresseurs lorsque celle-ci se révèle insuffisante (effet add-on). Même si les associations médicamenteuses sont possibles et souvent utiles, l'idéal demeure néanmoins la monothérapie antidépressive (u). C'est vers elle qu'il faut tendre, dès que le trouble dépressif est bien contrôlé par le traitement. La justification d'associer deux antidépresseurs n'est pas scientifiquement établie, sauf dans les protocoles de traitement des dépressions résistantes.
En cas d'échec d'un traitement correctement suivi et après s'être assuré de l'absence de causes éventuellement curables (hypothyroïdie...), il convient de changer de molécule. La question du recours à une molécule d'une autre classe se pose alors ; certains considèrent que les différences intraclasses des produits sont aussi importantes que les différences interclasses et que l'on peut donc utiliser un autre antidépresseur de la même famille en deuxième intention. Les résultats de la méta-analyse de Papakostas et al. (26) plaident toutefois en faveur d'une légère, mais significative, supériorité d'un changement de classe d'antidépresseur plutôt que de produit à l'intérieur de la même classe. Loze et al. (2) concluaient dans le même sens, au décours d'une vaste étude (n = 6 000) sur la deuxième intention de traiter par antidépresseur ; leurs résultats étaient toutefois surtout significatifs pour des changements d'antidépresseurs vers les seuls antidépresseurs tricycliques.
Comme le montre les résultats de l'étude STAR*D, le taux de réponse au traitement diminue aux différentes étapes de changement de traitement, que l'on passe de la monothérapie par citalopram aux switchs vers d'autres antidépresseurs ou à différentes stratégies d'augmentation (31)(36). Les dépressions résistantes (définies comme l'échec d'au moins deux traitements antidépresseurs correctement conduits) concernent environ 10% à 15% des patients déprimés traités. Avant toute initiative thérapeutique, elles nécessitent un bilan clinique évaluant l'histoire de la maladie et des traitements reçus, une analyse des facteurs environnementaux (stress et difficultés de vie), des traits de personnalité, des pathologies psychiatriques et somatiques associées et de l'observance.
Outre le changement ou l'augmentation de la posologie de l'antidépresseur, et avant de poser l'indication d'une sismothérapie ou d'une autre technique de stimulation (rTMS), on peut envisager des mesures d'adjonction à visée potentialisatrice (25) avec le lithium ou les anticonvulsivants (carbamazépine, valproate de sodium, lamotrigine (t)), comme nous venons de le voir, avec de la tri-iodothyronine, la buspirone, le modafinil, ou les antipsychotiques atypiques (olanzapine, rispéridone ou aripiprazole (t)).
Le recours aux oestrogènes est surtout justifié en cas de dépression de la ménopause. Quoiqu'il en soit, au-delà des principes généraux de la conduite à tenir en cas de dépression résistante, les recommandations internationales varient selon les sociétés savantes qui les ont produites et les caractéristiques cliniques de l'épidose dépressif majeur (avec ou sans symptômes psychotiques) ou la phase de traitement (curative/aiguë ou prévention des rechutes). Il s'agit principalement du Canadian Network for Mood and Anxiety Treatments, du Texas Médication Algorithm Project et de la World Fédération of Societies of Biological Psychiatry (Tableau 13-Vl).
TABLEAU 13-VI. - Recommandations en cas de dépression résistante.
TMAP-MDD (10)
Texas Médication Algorithme Project - Major Depressif Disorder
Sans trouble psychotique associé
- consultation psychopharmacologique
- après deux antidépresseurs en monothérapie, faire une troisième tentative avec un produit de classe différente ou une association tricyclique + ISRS
- en cas d'échec : électrochocs
Avec troubles psychotiques associés
- consultation psychopharmacologique
- amoxapine ou association antidépresseurs + antipsychotiques tricycliques (si jamais utilisés antérieurement)
- si échec tricycliques : électrochocs
- si échec électrochocs : associations de produits non utilisés antérieurement, dont lithium, ou add on
WFSBP (6)(7)
World Fédération of Societies of Biological Psychiatry
Phase aiguë
- bilan des traitements (dose, durée...)
- stratégies d'« augmentation » ou add on
- TMS et stimulation nerf vague
- électrochocs
Phase d'entretien
- antidépresseurs ou lithium au long cours
- association antidépresseur + différents thymorégulateurs ou hormones thyroïdiennes
CANMAT (17)(21)
Canadian Network for Mood and Anxiety Treatment
- Stratégies d'augmentation pharmacologiques ou psychothérapeutiques (évidence based) ou stimulations (électrochocs ou rTMS)
- Switch d'antidépresseurs ou add on de différents produits
- Simulation profonde
Revenir au sommaire
Indications et modalités de prescription selon les classes d'antidépresseurs
Inhibiteurs spécifiques de la recapture de la sérotonine (ISRS)
- la fluoxétine (Prozac),
- la fluvoxamine (Floxyfral),
- la paroxétine (Deroxat),
- le citalopram (Seropram),
- la sertraline (Zoloft)
- l'escitalopram (Seroplex).
- Ils perturbent les fonctions sexuelles (baisse de la libido et retard ou inhibition de l'éjaculation chez l'homme et de l'orgasme chez la femme).
- Ils peuvent entraîner un syndrome sérotoninergique caractérisé par une réactivation anxieuse avec agitation, myoclonies, hyperréflexivité, tremblements, incoordination et éventuellement frissons, fièvre, diarrhée...
- Par ailleurs, ils risquent d'augmenter les taux plasmatiques d'autres médicaments s'ils leur sont associés, ce qui impose de connaître les différentes interactions médicamenteuses.
Les antidépresseurs de cette classe de produits purement sérotoninergiques sont globalement bien tolérés, ce qui explique qu'ils aient progressivement supplanté les tricycliques imipraminiques et les IMAO classiques depuis une vingtaine d'années. On en dénombre six, par ordre historique de commercialisation :
Indications et contre-indicationsLes ISRS sont les antidépresseurs largement les plus prescrits du fait de leur bonne tolérance (environ les trois quarts de la prescription en France, surtout par les médecins généralistes) ; ils sont donc des produits de première intention pour les troubles dépressifs et anxieux. Ils ont démontré leur efficacité dans les épisodes dépressifs majeurs (v) ainsi que dans la plupart des troubles anxieux et, à un moindre degré, dans le trouble boulimique.
Ils n'ont pas de contre-indication absolue, sinon les précautions d'usage propres aux psychotropes en général. Toutefois, il convient d'éviter d'associer certains d'entre eux aux anticoagulants oraux ainsi qu'aux IMAO non sélectifs non réversibles.
Modalités de prescription et effets indésirables (w)
Les ISRS n'ayant pas d'effets indésirables anticholinergiques ou cardiovasculaires, leur surveillance est donc simple, si ce n'est en début de traitement où l'on peut observer des nausées, des vomissements, une insomnie, une irritabilité, des tremblements...
Leur posologie est d'une à deux gélules ou comprimés le matin pour le Prozac, le Zoloft, le Seropram, le Deroxat et le Seroplex et de 100 à 300 mg/j pour le Floxyfral.
Inhibiteurs de la recapture de la sérotonine et de la noradrénaline (IRSNa)
- milnacipran (Ixel),
- venlafaxine (Effexor)
- et, plus récemment, duloxetine, efficace dans le traitement de la dépression et de certains troubles anxieux (v), est aussi indiquée dans les douleurs chroniques (neuropathies diabétiques).
Les IRSNa n'ont pas de contre-indications absolues (v1), mais des précautions d'emploi, par exemple chez les patients hypertendus.
Modalités de prescription et effets indésirables (w)
La venlafaxine a une posologie efficace comprise entre 75 et 300 mg/j. Si l'on doit recourir à une dose supérieure, cela doit se faire de manière progressive. La surveillance de la prescription de ces traitements est simple, car ils sont bien supportés, même s'ils partagent de nombreux effets indésirables avec les ISRS.
Du fait de leur léger effet sur la tension artérielle, notamment systolique, ils nécessitent une surveillance particulière chez les patients hypertendus.
Certains antidépresseurs ont une double action spécifique sur la recapture de la sérotonine et de la noradrénaline :
Revenir au sommaire
Sommaire
Notes de lecture
(b) Cet article est supposé détailler et justifier cette affirmation
(c) Bupropion: Zyban (GSK)
Clomipramine : Anafranyl, le plus ancien antidépresseur encore en vente (laboratoire Sigma-Tau et génériques)
Sertraline : Zoloft (Pfizer)
Venlafaxine : Effexor (Pfizer), et générique
(d) Taille d'effet : terme statistique représentant en gros une différence corrigée entre deux groupes ; une taille d'effet de 0,20 signifie que le résultat par rapport au groupe de référence, est en moyenne de +0,2, ce qui est peu.
(e) Méta-analyse : analyse de plusieurs études comparables, pour obtenir plus de cas et plus de sources, et donc, normalement, une plus forte valeur. Une méta-analyse de qualité doit éviter d'additionner des résultats issus d'études qui diffèrent trop par leur population, les conditions de l'étude, les critères de mesure de l'état initial et de l'état final.
(f) AMM : Autorisation de Mise sur le Marché. Noter que l'auteur prône ici le respect de la légitime autorisation mais, quelques lignes plus loin (g), conteste le bien-fondé de certaines non-autorisations. Démarche typique de lobbying : "je me courbe devant le roi avant de lui glisser conseil".
(f1) L'auteur confond "épisode dépressif majeur" et "trouble dépressif majeur" ; les antidépresseurs sont indiqués parfois uniquement pour le trouble dépressif majeur, qui est défini par une succession d'épisodes dépressifs majeurs, sans épisodes maniaques ou hypomaniaques. Ils sont peu recommandés justement pour les épisodes dépressifs majeurs d'un trouble bipolaire.
(g) Après avoir incité à "suivre les indications de l'Afssaps", l'auteur conteste les indications de l'ANSM/Afssaps en fournissant une liste limitée d'études - qui restent à vérifier - , et trois produits dont 2 de Lundbeck et un de Pfizer. Ce dernier était en fait autorisé pour cette indication préventive depuis 2005 ! On serait tenté d'y voir l'influence de liens d'intérêt avec Lundbeck.
Nous ne défendons pas pour autant les positions de l'Afssaps-ANSM, elle aussi grandement influencée par les laboratoires et, souvent par ce genre d'article et d'auteurs dont les liens d'intérêts s'expriment très visiblement tout au long de l'article. Toutefois l'incohérence de l'article et ses erreurs grossières, à ce niveau, ne peuvent donner confiance.
Au niveau marketing, il faut noter que le "marché" de la prévention des rechutes est bien plus important que celui de la rémission simple d'un épisode, indication générale, les patients étant censés prendre le médicament pendant des années. Les laboratoires ne sont toutefois pas très gênés par la non-autorisation de la plupart des produits, prescrits autant par les généralistes (70%) que par les psychiatres (30 %) sans indication autorisée et sur de longues périodes.
(h) Nous avons ajouté le nom commercial du produit, le laboratoire, et précisé les classes pour rendre ce tableau plus lisible.
Légende (définition DSM_IV):
EDM : Épisode dépressif majeur
AP : Attaque de panique
PhS : Phobie sociale
TOC : Trouble obsessionnel-compulsif
TAG : Trouble anxiété généralisée
TP : Trouble panique
ESPT : État de stress post-traumatique
DNDP : Douleurs neuropathiques diabétiques périphériques
(i) Nous corrigeons quelques erreurs :
- Le "moclamine" est en fait le nom de marque Biocodex de la molécule moclobénide.
- "Douleurs" : il convient de préciser "douleurs neuropathiques"
(j) La tianeptine est officiellement contre-indiquée pour une durée de plus de 28 jours.
(k) l'Afssaps (Agence française de sécurité sanitaire des produits de santé) est devenue en 2012 l'ANSM (Agence nationale de sécurité du médicament et des produits de santé)
(l) Affirmation sans référence ni chiffre.
(m) Un autre chapitre précises les conditions de délivrance et d'efficacité de certains antidépresseurs pour les douleurs neuropathiques ou résistantes. Dans son élan en faveur des antidépresseurs, l'auteur s'écarte du sujet en évoquant très incomplètement d'autres troubles, au mépris des chapitres du même ouvrage qui les traitent.
(n) Le dosage en laboratoire nous semble impératif aussi et surtout pour prévenir les surdosages, fréquents et iatrogènes notamment pour les fonctions hépatiques. De plus, la prévalence de 10% de la population métaboliseurs lents par le cytochrome CYP450-2D6, impose de notre point de vue au moins un dosage. Voir à ce sujet notre article Les psychotropes et nous - III.2 Métaboliseurs lents.
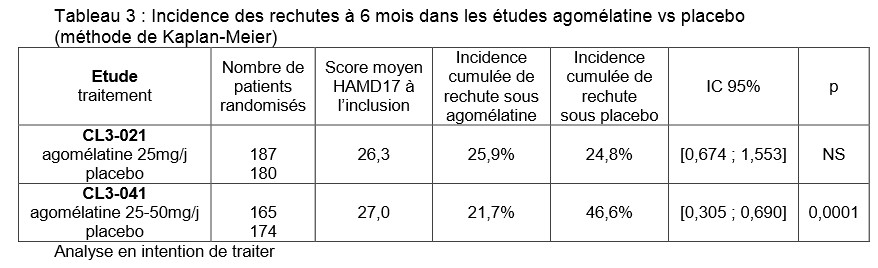
(o) F. Rouillon est trop modeste : il est coauteur de cette étude (CL3-041) de phase III avec le Dr Goodwin. Elle est citée par l'ANSM dans son avis, à côté d'une étude CL3-021 de même importance et méthode, donnant des résultats identiques entre agomélatine et placebo. Cette deuxième étude n'est pas non plus publiée par Servier dans la RCP. Servier et F. Rouillon ne citent donc qu'une partie des études de phase III.
(p) L'expression correcte est "à proprement parler". Défaut de relecture constaté régulièrement aux éditions Lavoisier, et en particulier dans ce chapitre.
(q) Bonne recommandation ; voir notre chapitre consacré aux benzodiazépines
(r) Nozinan : neuroleptique puissant (lévomépromazine, SANOFI). Avis de l'ANSM en 2012: "le service médical rendu par NOZINAN comprimé et solution buvable reste important dans le traitement des états psychotiques aigus et chroniques. le service médical rendu par NOZINAN comprimé et solution buvable reste important dans le traitement de courte durée de certaines formes sévères d'épisode dépressif majeur en association avec un antidépresseur."
(s) imipraminique : tricyclique
Détail important : il semblerait donc que, contrairement à une idée répandue et largement diffusée par la psychiatrie officielle, l'association médicamenteuse AD tricyclique + antipsychotique atypique, éviterait dans bien des cas de recourir à la sismothérapie en cas d'échec des AD.
(t)
valproate : Depakote, depakine, thymorégulateur.
carbamazépine : Tegretol, Novartis
lamotrigine : Lamictal, GSK
tri-iodothyronine : hormone thyroïdienne,
buspirone : anxiolitique Mylan ou générique
modafinil : anti-neurcoleptique, Mylan
antipsychotiques "atypiques" :
olanzapine : Zyprexa, Lilly
quetiapine : Xeroquel , Astrazeneca
aripiprazole : Abilify, BMS-Otsuka
rispéridone : Risperdal, Janssen-Cilag
clozapine : Leponex-clozapine, Novartis
(u) Expression dangereuse qui tend à prôner l'utilisation des seuls AD dans une dépression bipolaire. En contradiction avec le chapitre suivant "Antidépresseurs et dépression bipolaire", et à toutes les recommandations classiques d'association dans ce cas.
(v) On attendait justement de cet article plus de précisions que "Ils ont démontré leur efficacité".
(v1) Ces produits n'ont en effet pas de "contre-indications absolues", mais des "contre-indications" précises et pas seulement des "précautions d'emploi". Les contre-indications font référence à des risques graves, comme l'insuffisance hépatique, l'association aux IMAO, etc. Voir par exemple les contre-indications de la duloxétine (Cymbalta), différentes d'un pays à un autre.
(w) Nous avons ajusté le titre original "Modalités de prescription" au contenu qui est essentiellement lié aux effets secondaires.
(x) le Pertofran-désipramide n'a pas d'AMM en France